脱 髓 鞘 性 视 神 经 炎(demyelinating optic neuritis,DON)是一类与自身免疫密切相关、高发于中青年的视神经炎性脱髓鞘病变,可导致急性视力下降、眼痛、色觉异常与视野缺损,反复发作易造成永久性视功能损伤。随着靶向生物制剂在神经眼科领域的广泛应用,其规范化使用成为临床关键问题。
2026年4月,中华医学会眼科学分会神经眼科学组、中国研究型医院学会神经眼科专业委员会联合发布《中国脱髓鞘性视神经炎靶向生物制剂治疗专家共识(2026年)》,基于最新循证证据与中国人群真实世界经验,明确6种靶向生物制剂的适应证、用法、安全性与用药策略,为临床精准、安全治疗提供权威指导。
一、DON分型与治疗核心逻辑
DON并非单一疾病,而是包含多种亚型的疾病谱,治疗需分型施策、急缓分治:
主要亚型:特发性脱髓鞘性视神经炎(IDON)、NMOSD相关性视神经炎(NMOSDON)、MOG抗体相关性视神经炎(MOGON)、MS相关性视神经炎(MS-ON)、慢性复发性炎性视神经病变(CRION)。
急性期:以激素冲击、血浆置换、免疫球蛋白为主,快速控制炎症。
维持期:以免疫抑制剂、靶向生物制剂为主,核心目标是预防复发、减少残疾累积。
共识明确:复发是DON致残的主要原因,确诊后应尽早启动维持期靶向治疗。
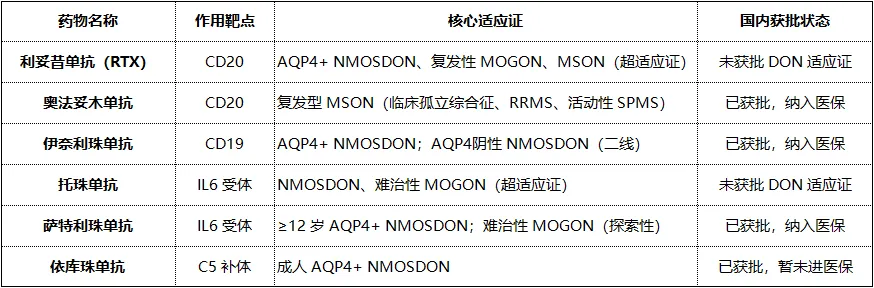
二、6种靶向生物制剂:靶点、
适应证与获批情况健康 预防疾病
目前临床用于DON的靶向生物制剂共6种,按作用机制分为:抗CD20、抗CD19、抗IL6R、补体C5抑制剂四大类,国内获批与适用场景清晰区分:
三、核心用药推荐:按亚型精准选择
一线首选:萨特利珠单抗、伊奈利珠单抗、依库珠单抗(均获批,证据充分);
替代方案:获批药物不可及,可选用利妥昔单抗;
关键原则:首次发作即启动靶向治疗,优先单药,控制不佳可联合传统免疫抑制剂。
一线:利妥昔单抗;
难治/复发:托珠单抗、萨特利珠单抗(超适应证,知情同意后使用)。
一线首选:奥法妥木单抗(皮下注射、安全性优、医保覆盖)。
四、用药规范:启动、更换与联合原则
急性期激素减量后即可启动,不等待复发再干预;急性期抢救治疗可联合IL6受体抑制剂或B细胞耗竭剂。
传统免疫抑制剂/利妥昔单抗失败→换萨特利珠单抗、伊奈利珠单抗、依库珠单抗;
优先更换不同作用机制药物(如IL6抑制剂失败换C5抑制剂);
无需洗脱期,重叠治疗≥3个月,逐步减停传统药物。
首选单药;控制不佳时,萨特利珠单抗/依库珠单抗可联合传统免疫抑制剂,不增加感染风险。
五、安全性管理:
共识强制要求的筛查与监测
靶向生物制剂需严格把控感染风险,共识提出全流程安全策略:
感染筛查:乙肝(HBsAg、HBcAb)、结核(T-SPOT/TBPPD)、丙肝;
血清免疫球蛋白、血常规、肝功能、胸部CT;
依库珠单抗用药前必须接种脑膜炎球菌疫苗。
前3个月:每4周查ALT/AST、血常规;之后每3个月复查;
每年≥1次乙肝、结核复查;每6个月查免疫球蛋白;
IgG<500 mg/dl,需评估静脉免疫球蛋白替代治疗。
活动性乙肝、结核、严重感染禁用;
治疗期间不接种减毒活疫苗。
妊娠期/哺乳期:优先萨特利珠单抗(胎盘转移率低、对婴儿影响小);
抗CD20单抗:用药期间+停药后6个月严格避孕。
六、共识核心总结
1. 靶向治疗是DON维持期防复发的核心手段,AQP4+ NMOSD-ON应首选获批生物制剂。
2. 6种药物机制明确、适应证清晰,优先选用获批、医保覆盖药物。
3. 用药前严格感染筛查,用药中定期监测,保障长期安全。
4. 遵循“单药优先、尽早启动、机制优先更换”原则,实现个体化精准治疗。
5. 本共识为专家指导意见,临床需结合患者病情、共病、经济条件综合决策,随着更多中国证据积累,治疗策略将持续优化,最终实现高效、安全、可及的DON长期管理目标。
参考文献:中华医学会眼科学分会神经眼科学组,中国研究型医院学会神经眼科专业委员会. 中国脱髓鞘性视神经炎靶向生物制剂治疗专家共识(2026年)[J]. 中华眼科杂志,2026,62(04):247-260.